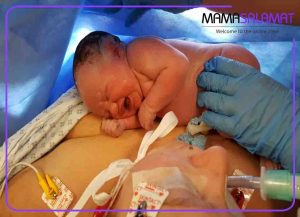
سزارین با بیهوشی یا بی حسی؟ این سوال برای تمام خانم هایی که کاندید سزارین می باشند و به زمان زایمان خود نزدیک می شوند پیش می آید. در ادامه ماما سلامت به این سوال پاسخ داده است.
سزارین با بیهوشی چگونه است؟
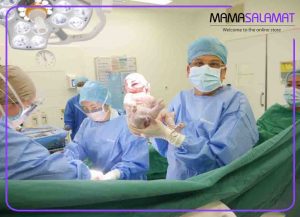
در سزارین با بیهوشی مانند همه اعمال جراحی دیگر یکی از روش های برقراری بی دردی، روش بیهوشی عمومی است. نکته متفاوت در رابطه با سزارین با بیهوشی نسبت به اعمال جراحی دیگر در این است که به محض تزریق داروی بیهوشی به مادر، این دارو از طریق گردش خون مادر به رحم رسیده، به سرعت از جفت رد شده وبه جنین می رسد.
ورود داروهای بیهوشی به بدن جنین باعث شل شدن و حتی بیهوشی جنین شده و حتی می تواند عوارضی را روی مغز جنین به جا بگذارد. هر چه فاصله زمانی بین تزریق ماده بیهوشی به مادر و خارج کردن جنین از بدن مادر طولانی تر باشد امکان بروز این عوارض بیشتر می شود.
در حالت عادی خروج جنین در کمتر از یک دقیقه انجام می شود. این زمان کمتر از آن است که صدمه ای به جنین وارد گردد. ولی در مادران با سابقه عمل جراحی بر روی حفره شکمی ( اعم از سزارین قبلی یا هر گونه جراحی دیگر ) بدلیل وجود چسبند گی های ناشی از عمل قدیمی و لزوم آزاد سازی این چسبندگی ها، سرعت عمل پزشک کمتر شده و میزان خطر افزایش می یابد.
علاوه بر عوارض بیهوشی بر جنین، این روش برای مادر نیز عوارضی را به دنبال دارد. عفونت ریوی، آثار نامطلوب داروهای بیهوشی بر کبد و مغز مادر و دردهای شدید بعد از عمل که به محض بر طرف شدن بیهوشی شروع می شوند از جمله این عوارض می باشند.
به دلیل همه موارد فوق، متخصصین بیهوشی و زنان استفاده از روش های بی حسی موضعی را به بیهوشی عمومی ترجیح می دهند.
عوارض سزارین با بیهوشی چیست؟
عوارض کوتاه مدت سزارین و عوارض بلند مدت سزارین متفاوت است. پس از به هوش آمدن از عمل سزارین با بیهوشی، حالت ها و عوارض زیر شایع تر است:
- حالت تهوع
- استفراغ
- خشکی دهان
- گلو درد عمدتا به علت استفاده از لوله تنفسی درون تراشه یا نای
- لرزیدن
- خواب آلودگی
اثر داروهای بیهوشی میتواند تا مدتی می تواند بر تنفس مادر اثر گذاشته و او تنگی نفس را تجربه کند. این اتفاق خصوصا در 48 ساعت ابتدایی بعد از سزارین با بیهوشی کامل محتمل است. اگر ادامه یابد و یا تشدید شود، نیازمند بررسی بیشتر خصوصا از نظر عفونت ریه است. به طور کلی مسمومیت با ماده بیهوشی نیز ممکن است رخ دهد.
داروهای بیهوشی میتوانند باعث اختلالات تنفسی، خواب آلودگی و شل بودن نوزاد نیز شوند.
البته عوارض بیهوشی عمومی ماندگار نیست و به مرور زمان پس از گذشت چند روز از جراحی از بین میرود، عوارض بیهوشی عمومی در برخی از افراد به مراتب بیشتر طول می کشد.
سزارین با بیهوشی کامل چه زمانی انجام میشود؟
در بعضی مواقع پزشک و متخصص ناچار به انجام سزارین با بیهوشی می شوند. در ادامه برخی از شرایطی که سزارین با بیهوشی انجام میشود را آورده ایم:
- سزارین های اورژانسی به علت کاهش ضربان قلب جنین، پارگی بندناف، جداشدن جفت و… .
- اختلالات انعقادی مادر مانند کمبود پلاکت
- خونریزی های شدید ناشی از اختلالات انعقادی
- صدمات قبلی نخاع و ستون فقرات مانند جراحی ستون فقرات، ناهنجاری های مهره ای
- عدم اثر گذاری بیحسی نخاعی یا اپیدورال
- خودداری بیمار از دریافت بی حسی نخاعی یا اپیدورال
- زخم ناحیه تزریق ماده بیحسی خصوصا اگر احتمال خونریزی دارد.
- فشار درون مغزی بالا
سزارین با بی حسی چیست؟
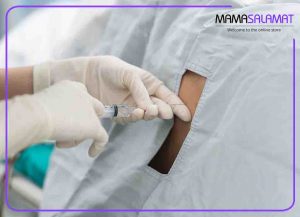
سزارین با بی حسی، کم خطرترین روش بیهوشی است که ماده بیهوشی را به ناحیه بصل النخاع تزریق میکنند تا بی حس شود و در نتیجه حس درد هنگام زایمان در مادر باردار گرفته خواهد شد، اما حس حرکت گرفته نمی شود و به راحتی عمل سزارین را برای مادران باردار که شرایط زایمان طبیعی را ندارند انجام داد.
عوارض سزارین با بی حسی چیست؟
عوارض سزارین با بی حسی بستگی به عملکرد فرد انجام دهنده بیهوشی و روشی که برای بیهوشی انجام میدهد، دارد، اگر به دلیل اضافه وزن بیش از اندازه در بارداری مادر و یا دلایل دیگر تعداد دفعاتی که فرد انجام دهنده بی حسی، سوزن را در قسمت ستون فقرات فرو میکند تا بتوانند ماده بی حسی را تزریق کند، زیاد باشد، میتواند باعث سردرد شدید شود.
شایع ترین عارضه سزارین با بی حسی ، سردرد است که معمولا بین ۲۴ تا ۴۸ ساعت ادامه دارد و گاهی ممکن است در برخی افراد یک هفته تا ۱۰ روز سردرد باقی بماند.
عوارض جزئی دیگری مانند کاهش فشار خون، کاهش ضربان قلب و تهوع برای مادر وجود دارد که خیلی نادر است والبته که این عوارض ماندگار نیست و پس از زایمان از بین خواهد رفت.
علت کمر درد بعد از سزارین با بی حسی چیست؟
گاهی افراد میگویند ما بعد از سزارین با بی حسی دچار کمر درد می شویم، اما قاعدتا کمر درد مربوط به این بی حسی نیست، چرا که مادران باردار به خاطر بارداری و تغییر وضعیت به وجود آمده برای ستون فقرات، دچار کمر درد بارداری بوده اند و بعد از زایمان چون ستون فقرات میخواهد به حالت عادی برگردد، کمر درد به وجود میآید و تا چند ماه نیز وجود خواهد داشت.
این درد کمر صرف نظر از اینکه چه روشی برای بیهوشی مادران باردار داوطلب سزارین استفاده شود، وجود دارد اما بیشتر افراد فکر می کنند به علت اینکه آمپول بی حسی داخل ستون فقرات آن ها تزریق شده است، کمردرد دارند.
اصولا کمردرد ناشی از سزارین با بی حسی را میتوان به دو گروه اصلی تقسیم کرد:
الف) کمردرد مرتبط با ورود سوزن به ناحیه پشت
این درد ناشی از ورود سوزن به پوست و بافتهای ناحیه پشت است و با دفعات ورود سوزن به پشت، جهت پیدا کردن محل مناسب برای تزریق داروی بی حسی ارتباط دارد. معمولا درد ناشی از سوزن خود محدود شونده است و طی هفت روز بعد از بی حسی خود به خود بهبود می یابد.
استفاده از کمپرس گرم در محل تزریق و مصرف مسکن های معمول مثل استامینوفن یا ژلوفن باعث بهبود سریع تر آن می شود.
ب) کمردرد غیر مرتبط با ورود سوزن
عوامل متعددی در ایجاد آن نقش دارند، از جمله تغییرات هورمونی در مادر بلافاصله بعد از ختم بارداری، طول زمان انجام عمل جراحی، مدت بی حرکتی بعد از جراحی، سن مادر (در سنین کمتر شیوع بیشتری دارد) سابقه مشکلات کمری، چند قلو زایی و غیره.
تقریبا همه مادران درجاتی از این نوع کمردرد را تجربه می کنند که معمولا شدت کمی داشته و طی چند هفته بعد از سزارین بهبود می یابد.
آیا سزارین با بیهوشی باعث ریزش مو می شود؟
متاسفانه در عامه مردم تصورات غلطی در مورد بیهوشی وجود دارد، برای مثال بعضی ها معتقدند سزارین با بیهوشی باعث ریزش مو می شود در حالی که این موضوع بار علمی ندارد و قابل پذیرش نیست.
شاید فقط بتوان یک اصطلاح کلی را قبول کرد و آن هم این است که به هر حال بیمار طی عمل جراحی و بیهوشی از شرایط فیزیولوژیک خارج می شود و بعد مجددا بهبود پیدا می کند. این موضوع ممکن است روی سیستم ایمنی بدن تاثیر بگذارد و مختل شدن سیستم ایمنی بدن حتی به صورت موقت می تواند باعث ایجاد عوارض شود که یکی از آن ها شاید ریزش مو باشد.
آیا ممکن است حین عمل سزارین با بیهوشی بیدار شویم؟!
با پیشرفت هایی که در تکنیک های امروزی و دستگاه های نظارتی به وجود آمده است، عمق بیهوشی و سطح هوشیاری بیمار و خیلی از موارد دیگر به دقت و به طور مداوم اندازه گیری می شوند و همه چیز از ضربان قلب و فشار خون گرفته تا میزان اکسیژن و دی اکسید کربن خون و … تحت کنترل است.
امروزه دستگاه هایی وجود دارند که میزان هوشیاری را کنترل می کنند به این ترتیب احتمال بیدار شدن بیمار خیلی کم است. البته این موضوع هم مثل هر چیز دیگری صفر نیست اما احتمال آن بسیار کم است، زیرا متخصصان بیهوشی با توجه به امکاناتی که دارند به موقع عمق بیهوشی را زیاد می کنند و به حد مناسب می رسانند.
آیا از روش بی حسی موضعی میتوان در زایمان طبیعی استفاده کرد؟
بله، معمولا از بی حسی موضعی (یا نخاعی) در زایمان طبیعی برای بی دردی نیز میتوان استفاده کرد، استفاده از این روش بسیار مفید و تسهیل کننده زایمان است.
البته بهره گرفتن از بی حسی موضعی در زایمان طبیعی عوارض نیز دارد، از جمله عوارض آن ناتوانی مادر در مرحله آخر برای زور زدن و کمک به خروج جنین است و به دنبال به وجود آمدن این عارضه، احتمال اینکه متخصص زنان از وسایل کمک ابزاری زایمان مثل وکیوم استفاده کند، هم بیشتر خواهد شد.
اما از نظر حس بی دردی که برای مادر ایجاد میکند، بسیار روش خوبی است و مادر در دوره زایمان از زمانی که درد های زایمانی شروع می شود تا انتها درد بسیار کمی را تجربه می کند و بعضی از مادران اصلا درد ندارند در نتیجه انجام زایمان راحت تر است.
سزارین با بیهوشی بهتر است یا بی حسی؟
در آخر به صورت خلاصه به تفاوت سزارین با بیهوشی و سزارین با بی حسی، می پردازیم:
بی حسی در سزارین یا همان اسپاینال به بیهوشی عمومی ترجیح داده می شود، زیرا این روش از بی حسی، شرایط متفاوتی را برای مادر و نوزاد ایجاد می کند.
یکی از موارد بسیار مهم در رابطه با بحث روانی قضیه است، زمانی که مادر بی حسی نخاعی دریافت کرده باشد، می تواند تماس پوستی با نوزاد خود برقرار کند و نوزاد خود را پس از تولد در آغوش بگیرد.
زمانی که مادر بیهوشی عمومی دریافت می کند، نیاز به حمایت تنفسی دارد و در صورت تاخیر ممکن است برای مادر و نوزاد بسیار خطرناک باشد، اما، در بی حسی نخاعی اینگونه نیست.
افزایش آب میان بافتی و تورم کل بدن که در طول بارداری ایجاد شده است، باعث سخت شدن لولهگذاری برای پزشک متخصص بیهوشی و مادر خواهد بود.
امکان انتقال داروی بیهوشی از مادر به جفت و در نهایت به نوزاد وجود دارد و ممکن است اثرات منفی را به همراه داشته باشد.
در بیهوشی عمومی معمولا به مادران باردار توصیه میشود که حداقل ۸ ساعت قبل از عمل ناشتا باشند، که قطعا این شرایط برای مادر باردار و نوزاد سخت خواهد بود.